¡Hola de nuevo lectores!
En esta entrada no voy a presentaros ningún caso clínico, sino un órgano: El hígado (el título es un poco spoiler). ¿Y por qué esta entrada? Porque los dos siguientes casos clínicos se van a centrar en patologías hepáticas, es decir, del hígado. Este lleva a cabo procesos muy importantes, que no pueden ser suplidos por otros órganos, por lo que es imprescindible para nuestro organismo, y hay muchos parámetros y enfermedades asociadas a él.
¡Vamos a ello!
https://mx.emedemujer.com/salud-belleza/higado-graso-la-pandemia-silenciosa-del-nuevo-siglo/
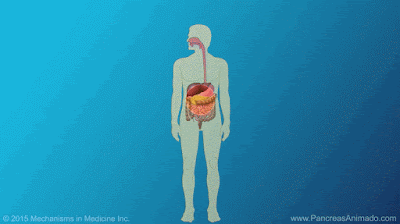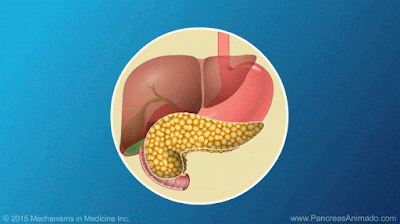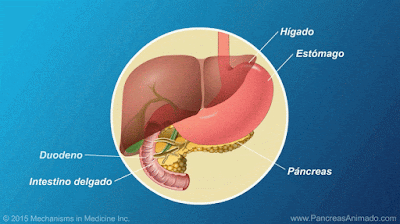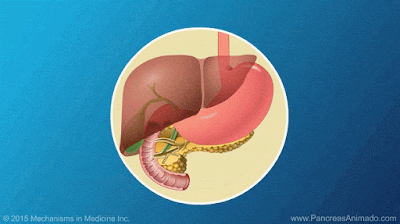
Para empezar, deciros que el hígado es el órgano de mayor tamaño, con un peso de 1,2-1,6 kg. Está situado en la cavidad abdominal. Debajo del hígado se encuentra la vesícula biliar, muy relacionada con los procesos hepáticos. Esta secreta o libera lo procesado directamente al intestino.
El hígado recibe una doble irrigación, es decir, recibe sangre de dos sitios diferentes:
- La vena porta: De esta recibe el 80% de la sangre. Tiene función digestiva y detoxificación, y le lleva nutrientes del intestino.
- Arteria hepática: De esta recibe el 20% restante. Lleva sangre oxigenada de la circulación central, con el objetivo de mantener las células del hígado.
La sangre, después de pasar por los intestinos y antes de dirigirse al corazón pasa por el hígado, donde las células, llamadas hepatocitos, absorben los alimentos y las sustancias tóxicas. Estas células son las responsables de los procesos metabólicos que tienen lugar en el hígado.
Como he dicho, la vesícula biliar está muy relacionada, por lo que voy a presentarla brevemente:
La vesícula biliar es una bolsa donde se almacena la bilis. Aquí se almacena, y se libera en el momento adecuado, que generalmente será al hacer la digestión. El hígado también puede secretar la bilis al duodeno, pero es más lento. Por tanto, al ingerir alimentos y al hacer la digestión, la vesícula biliar ayuda al hígado en esta tarea para favorecer la digestión, puesto que en estos momentos es necesaria una mayor secreción de bilis.
Supongo que el término bilis será conocido, pero para que os hagáis una idea más exacta, es un líquido espeso y viscoso, de color amarillo verdoso. Se compone de sales biliares y electrolitos (partículas cargadas disueltas), pigmentos biliares, colesterol y otras grasas. Esta bilis ayuda a facilitar la absorción de grasas en el intestino delgado. Además, sirve como ruta de excreción para la bilirrubina, que es la responsable del color de la bilis.
Bilirrubina:
La bilirrubina es un producto que proviene de la degradación del grupo hemo. Los glóbulos rojos (hematíes) viejos, defectuosos o dañados son retirados por unas células llamadas macrófagos. Dentro de estas células, la hemoglobina se metaboliza y el grupo hemo se transforma en bilirrubina, que es liberada a la sangre.
Si se encuentran niveles altos de bilirrubina en sangre u orina, se puede sospechar de una enfermedad hepática. Esta condición se conoce como hiperbilirrubinemia.
Como he comentado anteriormente, el hígado lleva a cabo procesos muy importantes en nuestro organismo, y es que es el órgano central del metabolismo. A él llegan los aminoácidos (forman las proteínas), hidratos de carbono, lípidos, vitaminas y minerales absorbidos en el intestino, y se metabolizan. Posteriormente, se almacenan y se distribuyen al resto del organismo. Por otro lado, también sintetiza muchas de las proteínas circulantes, como es el caso de la albúmina.
EXPLORACIÓN HEPÁTICA:
La exploración hepática se divide en tres fases: Física, bioquímica, y otras observaciones.
FÍSICA:
Generalmente, los pacientes acuden con dolor, siendo este el principal marcador físico. Este está producido por un aumento de volumen del hígado, que a su vez viene dado por una irrigación sanguínea excesiva, esto es, que llega más sangre de la que sale.
El siguiente paso es palpar el hígado del paciente para detectar una posible hepatomegalia (o aumento del tamaño). Esta tiene diversas causas:
- Inflamación de los tejidos: Puede observarse en las hepatitis y cirrosis
- Acumulación de sustancias: Estas pueden ser tóxicas, como metales o amiloides
- Tumores, quistes y abscesos
- Insuficiencia cardiaca: En estos casos, el corazón bombea menos sangre en general, pero a los órganos más irrigados les llega más sangre, y uno de estos órganos es el hígado.
*Los amiloides son depósitos extracelulares de un material proteico fibrilar. Este ocasiona de forma progresiva el fracaso del órgano afectado.
Por último, en esta exploración física se puede observar una ictericia, que es la más común. Esta se caracteriza por un color amarillento de la piel, y donde mejor se observa es en la esclerótica del ojo (la parte blanca alrededor del iris), que se vuelve amarillenta. La ictericia se debe a un aumento de la concentración de bilirrubina por encima de los 2 mg/100ml, que equivale a 50 μmol/l.
OBSERVACIÓN BIOQUÍMICA:
Se hacen diversas analíticas para determinar las concentraciones de varios parámetros:
- Bilirrubina en plasma u orina
- Enzimas en plasma: Transaminasas, fosfatasa alcalina
- Proteínas en plasma: Albúmina
- Determinación de otros analitos: Urea, amonio
OTRAS OBSERVACIONES:
En algunas ocasiones es necesario realizar técnicas de imagen, como la resonancia o la ecografía. Estas sirven para saber cómo es el tipo de lesión en cuanto a tamaño, si es homogénea y dónde se ha localizado respecto al hígado (intra- o extrahepática).
En otros casos, para detectar lesiones concretas, puede que sea necesario realizar técnicas invasivas, como pueden ser:
- Biopsias y punción
- Punción por laparoscopia: Es una punción muy pequeña que no requiere una gran operación quirúrgica.
PRUEBAS DE LABORATORIO:
Antes de nada, hay que tener en cuenta que las pruebas por sí solas no sirven para realizar un diagnóstico, sino que se tienen que interpretar teniendo en cuenta otro tipo de observaciones, como la observación física o las técnicas de imagen, como la ecografía. Asimismo, no existe una única prueba que valore todas las funciones hepáticas, por lo que se realiza más de una prueba a la vez.
Estas pruebas tienen diversas utilidades:
- Diagnóstico: Verificar la sospecha de una enfermedad hepática.
- Diagnóstico diferencial: Diferenciar entre las múltiples enfermedades hepáticas.
- Evaluar el pronóstico: Prever la dirección de la evolución de la enfermedad, es decir, si evoluciona bien o mal, además de si está avanzada o no.
- Hacer un seguimiento: Una vez establecido un tratamiento, se puede hacer un seguimiento para ver si los valores analíticos se van normalizando. En cualquier tipo de patología que incluye farmacoterapia, las pruebas sirven para valorar el daño hepático que provoca ese tratamiento. Así, será necesario este seguimiento para controlar la dosis.
A continuación voy a profundizar en los parámetros que más comúnmente se analizan en estas pruebas.
BILIRRUBINA:
Existen tres formas de la bilirrubina:
Conjugada (BRD): Se determina de manera directa.
Total (BRT): Se determina de manera directa. Es la suma de la conjugada y la no conjugada.
No conjugada (BRI): Se determina de manera indirecta, por la diferencia de las dos anteriores.
Como he dicho antes, una concentración elevada de bilirrubina puede hacernos sospechar de una enfermedad hepática. Se habla de hiperbilirrubinemia cuando los valores de BRT superan los 2 mg/dl, y puede tener varias causas:
- Aumento de la síntesis: Se da en las enfermedades que causan la rotura o la generación del grupo hemo.
- Disminución de conjugación en los hepatocitos: Suele darse en recién nacidos, y se les trata poniéndoles bajo luz UV.
- Disminución de la eliminación: El conducto está bloqueado y no puede ser eliminada.
Los anteriores valores se refieren a bilirrubina en sangre, pero también podemos hablar de bilirrubina en orina. Valores anormales de bilirrubina en orina dan lugar a una condición conocida como bilirrubinuria.
TRANSAMINASAS/AMINOTRANSFERASAS:
Las transaminasas son enzimas implicadas en la formación de aminoácidos. Las más importantes son la Aspartato aminotransferasa (AST) y la Alanina aminotransferasa (ALT). Ambas se requieren para el metabolismo de nitrógeno e hidratos de carbono. Su actividad aumenta en la enfermedad hepática, siendo la determinación de ALT más sensible.
Las transaminasas también se miden en suero, y la muestra debe hacerse en ayunas. Los valores de normalidad para las dos transaminasas son los siguientes:
- AST: 10-40 UI/L (UI: Unidades Internacionales)
- ALT: 7-40 UI/L
Si los valores se elevan por encima de las 200 UI/L, es muy probable que se trate de una hepatitis aguda, que puede tener origen vírico o tóxico.
Además, también se puede establecer el cociente entre ambas:
*γGT y la fosfatasa alcalina son dos enzimas que también se analizan en estos casos.
γ-GLUTAMIL TRANSFERASA (γGT):
La γGT (o GGT) es un enzima que funciona como molécula de transporte, ayudando a trasladar moléculas a través del cuerpo. Desempeña un papel significativo al ayudar a que el hígado metabolice fármacos y otras toxinas. También debe determinarse en ayunas, y está producida en el hígado, bazo y riñones.
Es una determinación muy sensible si se hace junto a FA. También aumenta en caso de ingesta de alcohol, por lo tanto es útil para detectar una hepatitis alcohólica. Por otro lado, se puede utilizar para la detección de infarto de miocardio agudo, ya que se aumenta al de 4-10 días de haberse producido este infarto. Sin embargo, no hay aumento en caso de hepatitis aguda.
FOSFATASA ALCALINA:
Las fosfatasas alcalinas (FA) son un grupo de enzimas situadas en la membrana celular que intervienen a diferentes niveles. Se sintetizan en el hígado, tejido biliar y en el hueso, además de en la placenta durante el embarazo. Estos tejidos presentan isoenzimas (formas) diferentes de la FA.
*Las isoenzimas son formas diferentes de un mismo enzima. Difieren en la secuencia de aminoácidos, pero tienen la misma función, es decir, catalizan la misma reacción.
Este enzima se ve afectado en una gran variedad de situaciones:
- Lesión hepática
- Hepatólisis
- Cirrosis
- Enfermedades óseas
- Carcinoma hepático: Tanto primario como metastásico
- etc.
ALBÚMINA:
La albúmina es una proteína de transporte que constituye un 60% de las proteínas del suero. Se sintetiza exclusivamente en el hígado. No es útil para detectar lesiones agudas, pero sí crónicas. En estas, la concentración de albúmina se ve disminuida, puesto que no quedan reservas, se agota.
Se puede dar tanto un aumento como una disminución o carencia de esta proteína, y cada situación tendrá diferentes consecuencias.
TIEMPO DE PROTROMBINA:
Este parámetro mide las actividades de un conjunto de factores de coagulación sintetizados en el hígado y en algunas ocasiones se utiliza como indicador de la capacidad sintética hepática. La protrombina tiene una semivida plasmática extraordinariamente corta (11-26 segundos), por lo que un aumento en el tiempo de vida puede ser un indicador de una síntesis hepática defectuosa.
https://www.health.com/condition/hepatitis-c/types-of-hepatitis
¡Ya está! Aunque parezca mucha información, he hecho un recopilatorio general de los términos que pueden servir para los casos clínicos. Todavía falta mucho más, como los síntomas o profundizar en las diferentes enfermedades, pero en ello me centraré en cada caso clínico.
Espero que os haya parecido interesante y que lo hayáis entendido todo.
¡Gracias por leer! Nos vemos en el próximo caso :)
Fuentes:




Comentarios
Publicar un comentario